דמנציה (שיטיון) היא מחלה בה נפגעים התפקודים הקוגניטיביים (זיכרון ויכולות החשיבה) והמנטליים (התפקודים הרגשיים וההתנהגותיים), היא נפוצה יותר במבוגרים מעל גיל 65 בשכיחות של כ-10%.
לדמנציה יש הרבה גורמים כאשר סביר שמדובר בשילוב של חלק או כל הגורמים: תזונה מערבית/מעובדת/מסוכררת/שומנית מדי, כימיקלים תעשייתיים (זיהום אוויר. הדברה, מתכות כבדות, פלסטיק), יושבנות, אי ניהול סטרס/שינה/פסימיות וגם תרופות.
אין ספק שמדובר במחלה מאתגרת הן את החולה והן את משפחתו והסביבה הקרובה ומצב כזה מביא להרבה תסכול/סטרס וגם תופעות של חרדה ודיכאון. לכן תרופות הרגעה הן די שכיחות למצב זה.
אם מישהו חושב שרק תרופות אופיאטיות הן מגפה מסוכנת, אז לא!
גם תרופות נוגדות דיכאון הן בעליה מתמדת והיום מדובר על פחות או יותר 1 ל- 12 אנשים שצורכים תרופות אלה.
https://www.ynet.co.il/articles/0,7340,L-5073795,00.html
התרופות האלה עובדות בכל מיני מנגנונים, כאשר הסדרה הנפוצה ביותר SSRI עובדת על עיכוב הסרוטונין במוח, כדי שרמות הסרוטונין בסינפסה (אזור המפגש בין העצבים) יישארו גבוהות כל הזמן, גם בזמן השינה. זה משול לעירנות קבועה מחד ולחסרים של סרוטונין הנחוצים במערכות ואיברים רבים. ולכן זה לא פלא שתופעות הלוואי הנפוצות כוללות: עצבנות, חרדות, חולשה כללית עם נטייה לחלות בקלות, בעיות עיכול (שלשולים או עצירויות), חוסר תיאבון, סחרחורות, טשטוש ראיה, בעיות שינה, כאבי ראש, חוסר חשק מיני.
https://www.nhs.uk/conditions/ssri-antidepressants/side-effects/
רחמים על האנשים שצריכים לבחור בין זה לזה ולא יודעים על אפשרויות טבעיות.
מחקר שפורסם ביוני 2019 בכתב העת GERIATRIC PSYCHIATRY בהשתתפות חוקרים מאוניברסיטת חיפה בדק האם יש קשר בין תרופות נוגדות דיכאון גם לדמנציה.
אוכלוסיית המחקר כללה 71,515 איש מעל גיל 60, שלא לקו בדמנציה בתחילת המחקר. החוקרים עקבו אחר מצבם הרפואי בין השנים 2013 עד 2019.
הקשר הזה נבדק במספר מבחנים סטטיסטיים והצביע על כך שחשיפה לתרופות נוגדות דיכאון קשורה בסיכון מוגבר לדמנציה של פי 3.43.
*** תוספת מרץ 22
חוקרים ממכון פיינשטיין למחקר רפואי ערכו מחקר ראשון מסוגו שמראה קשר בין השימוש בתרופות פסיכוטרופיות לפני תחלואה בקורונה לבין דמנציה שלאחר הקורונה במבוגרים (גיל 65 ומעלה).
החוקרים מציינים שממצאים אלה מדגישים את הקשר החשוב בין מצבים נוירו-פסיכיאטריים קיימים, תרופות פסיכוטרופיות ודמנציה שלאחר הקורונה ועשויים לעזור לשפוך אור על אסטרטגיות מניעה עתידיות לדמנציה.
המחקר, שפורסם במרץ 22 בג'ורנל Frontiers in Medicine, בחן את רשומות הבריאות האלקטרוניות (EHR) של 1,755 מבוגרים מאושפזים מאומתים לקורונה ב-Northwell Health, מערכת הבריאות הגדולה ביותר במדינת ניו יורק, בין התאריכים 01.03-20.04.20.
12.7% מהחולים (223) פיתחו דמנציה בתוך שנה אחת מהמעקב. מתוך 1,755 מטופלים שנחקרו, 25% (438) צרכו תרופות לפסיכוטרופיות לפני האימות והאשפוז. אותם מטופלים שנחשפו לתרופה פסיכוטרופית לפני האשפוז היו בסיכון גבוה כמעט פי שלושה לפתח דמנציה.
התרופות בהן השתמשו החולים סווגו כתרופות אנטי פסיכוטיות, נוגדות דיכאון, בנזודיאזפינים (ללחץ/חרדה), מייצבי מצב רוח, נוגדי פרכוסים ותרופות נגד מחלת פרקינסון. המחקר מצא שתרופות אנטי פסיכוטיות ומייצבי מצב רוח/ נוגדי פרכוסים היו קשורים ליותר מסיכון מוגבר של פי שניים לאירוע של דמנציה לאחר האשפוז.
עם קורונה בלי קורונה. התרופות האלה מזיקות למוח ויוצרות ניוון מוקדם יותר.
המחקר הזה מציג את העובדה הזו כאילו זה קשור לעצם היותם חולים מאומתים לקורונה.
וכדי לייחס משמעות לוירוס, יש לבדוק גם מול אשפוזים של שפעת למשל ובאופן כללי בלי קשר לוירוס. את זה עשו במחקר הראשון שהצגתי.
בכל אופן אני נוטה להאמין שאין לזה קשר לשם של הוירוס, כי הבנו שוירוסים לא הוכחו כפתוגנים, כי לא בודדו אותם על פי תנאי גולד סטנדארד, וזה שמצאו איזה שהוא חלקיק חלבוני, לא אומר שזה וירוס וגם לא מוכיח שהוא הגורם.
*** תוספת יוני 22
מחקר מטעם חוקרי הבריאות של ANSTO שפורסם בפברואר 22 בג'ורנל nature neuroscience הראה שתרופה לחרדות ודיכאון (דיאזפאם) לא פועלת ישירות על תאי עצב, אלא על תאי המיקרוגליה (תאים של מערכת החיסון הפנימית של המוח עצמו שיכולים להתקבץ בסינפסות), ושתנועת תאי המיקרוגליה הוגבלה על ידי התרופה שבעקיפין שינתה את תפקוד התחזוקה שמבצעת המיקרוגליה סביב הצמתים הסינפטיים של תאי עצב.
החוקרים מציינים שאם הקשרים בין הנוירונים מנותקים על ידי פעילות תאי המיקרוגליה, אז זה כמעט כמו ניתוק של קשרים נוירונים, וזה מסביר כיצד שינויים עדינים מאוד יכולים להוביל להתקדמות נוספת של דמנציה ולגרום לעייפות חמורה.
החוקרים מסבירים את מנגנון הפעולה בכך שהתרופות נוגדות החרדה קיימו אינטראקציה עם חלבון מפתח המכונה mitochondrial 18 kDa translocator protein (TSPO), המתבטא במיקרוגליה.
החלבון מעורב בעיצוב מחדש של הצומת הדנדריטי על ידי תאי המיקרוגליה ובניסוי זה החוקרים חשפו השפעה עקיפה של התרופה על ההיווצרות התקינה של קשרים (סינפסות) בין הנוירונים.
החוקרים מתארים את התנועה הקולקטיבית של תאי מיקרוגליה כעל מה שקורה במנורות 'לבה' (Lava lamp). תאי מיקרוגליה יוצרים דינמיקה אמורפית אך עדיין מוגבלת מקומית, כמו בועות שעולות ואז נופלות תחת חום. והפעילות המקומית המשתנה ללא הרף יכולה להפריע לחיבורי חוטים סטטיים יותר, במקרים קיצוניים אולי דומה להמסות כבלים מקומיים קטנוים שמשפיעים על מערכת רגילה אחרת. עוד הוסיפו החוקרים שייתכן גם ששימוש כרוני בתרופות כמו בנזודיאזפינים משנה את תפקוד תאי המיקרוגליה, מה שעשוי לתרום לשינויים הפתולוגיים במוח האופייניים למחלה זו.
https://www.northwell.edu/news/the-latest/covid-19-study-links-psychotropic-medication-to-risk-of-dementia-
*** תוספת פברואר 25
מחקר שפורסם בפברואר 25 בכתב העת BMC Medicine בהובלת חוקרים ממכון Karolinska ומבית החולים האוניברסיטאי Sahlgrenska שבגטבורג שבשוודיה, מצביע על כך שתרופות נוגדות דיכאון יכולות להאיץ ירידה קוגניטיבית (בממוצע של 30%) אצל אנשים עם דמנציה. מי יותר ומי פחות.
מחקר תצפיתי זה מבוסס על נתונים ממרשם הדמנציה השוודי (SveDem) הראה שחולים עם דמנציה המטופלים בתרופות נוגדות דיכאון חווים ירידה קוגניטיבית מוגברת בהשוואה לחולים שאינם מקבלים תרופה זו.
המחקר מבוסס על ניתוח מקיף של נתוני הרישום של 18,740 חולים, מתוכם כ-23% טופלו בתרופות נוגדות דיכאון. במהלך המחקר נרשמו בסך הכל 11,912 מרשמים של תרופות אלה, כאשר מעכבי ספיגה חוזרת של סרוטונין סלקטיביים (SSRI) היוו 65%.
החוקרים עקבו אחר ההתפתחות הקוגניטיבית של החולים לאורך זמן והשוו בין קבוצות תרופתיות ולא תרופתיות, כמו גם סוגים שונים של תרופות נוגדות דיכאון.
החוקרים הצליחו לראות שתרופות נוגדות דיכאון קשורות לירידה קוגניטיבית מוגברת עם שוני מסוים בין התרופות בזה הסדר מהגרוע לפחות גרוע:
- אסציטלופרם (Escitalopram) – נמכרת בישראל בשמות: ציפרלקס (Cipralex), אסטו (Esto), אסציטאלופרם טבע (Escitalopram Teva) – (76%-).
- ציטאלופרם ( citalopram) – נמכרת בישראל בשמות: ציפרמיל (Cipramil), רסיטל (Recital) וציטאלופרם (citalopram) טבע – (41%-).
- סרטרלין (Sertraline) – נמכרת בישראל בשמות: לוסטרל (Lustral), סרנדה (Serenada), סרטרלין טבע (Sertraline Teva), וזולופט (Zoloft) – (25%-).
- מירטאזאפין (Mirtazapine) – נמכרת בישראל בשמות: מירו, רמרון ומירטאזפין טבע – (19%-).
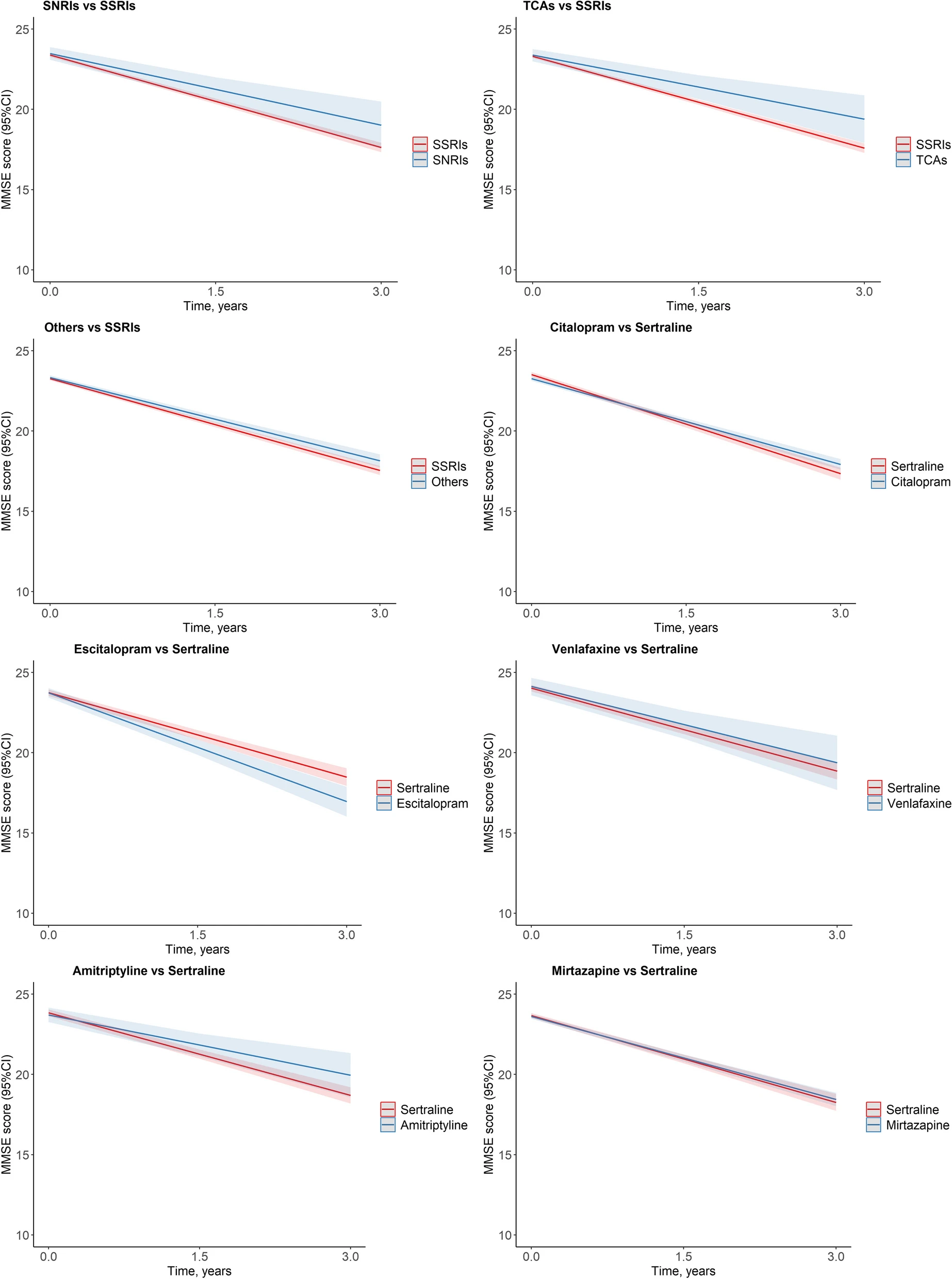
החוקרים שבויים של השיטה ולכן כל שנשאר להם הוא לחפש את הכי פחות גרוע. הם כותבים: "התוצאות שלנו יכולות לעזור לרופאים ולאנשי מקצוע אחרים בתחום הבריאות לבחור בתרופות נוגדות דיכאון המותאמות יותר לחולים עם דמנציה". הם גם רוצים לחקור אם קבוצות חולים מסוימות עם סוגי דמנציה ספציפיים או סמנים ביולוגיים, מגיבות טוב יותר או גרוע יותר לתרופות נוגדות דיכאון שונות. כדי ליצור טיפול פרטני יותר.
https://news.ki.se/antidepressants-linked-to-faster-cognitive-decline-in-dementia
שימשיכו לחקור. הנחקרים הם בגדר שפני הנסיונות. מקסימום הדמנציה תחריף. זה קשה מדי לראות את זה.
מחקרים נוספים שמראיםאת הקשר הזה [1][2][3][4][5].
חשוב לטפל בהפרעות נפשיות שכן גם להן השפעה על המצב הקוגניטיבי, השאלה היא אם הטיפול כדאי שיהיה עם תרופות אלה שכן – לא הוכח קשר בין דיכאון לחוסר איזון כימי או לירידה ברמות סרוטונין במוח וכי הן בעיתיות בלשון המעטה – או לחילופין עם כל האמצעים שיש לטבע להציע.
לדרכים טבעיות לוויסות לחצים והורדת סטרס היכנסו.
לדרכים טבעיות למניעה וטיפול באלצהיימר היכנסו.
ראו גם "אצטיל כולין – תרופות אנטיכולינרגיות – והסיכון לפגיעה קוגנטיבית לרבות אלצהיימר ודמנציה"
היי לך.. אני משקיע שעות רבות כל יום באיתור ותרגום מאמרים כדי לספק לכולם את המידע העדכני ביותר, לבריאות טובה בדרך הטבע. וכדי שאוכל להמשיך לספק את המידע ולתחזק את האתר. כל תרומה, גדולה או קטנה תהיה לעזר רב. לתרומה נוחה ופשוטה דרך Pay Pal.
מוזמנים להזין דוא"ל למטה כדי להתעדכן ראשונים





כתיבת תגובה